Theo Hiệp hội Ung thư Lâm sàng Hoa Kỳ (ASCO), ung thư đường mật (ống mật) là một loại ung thư hiếm gặp. Tỷ lệ ung thư đường mật được chẩn đoán mỗi năm tại Hoa Kỳ là khoảng 8.000 trường hợp, bao gồm ung thư đường mật trong gan và ngoài gan. Ung thư đường mật phổ biến hơn ở các nước Đông Nam Á, chủ yếu là do nhiễm ký sinh trùng, đặc biệt là nhiễm sán lá gan O. viverrini và Clonorchis sinensis.
Ung thư ống mật có thể xảy ra ở mọi lứa tuổi, nhưng thường gặp hơn ở người cao tuổi. Tại Mỹ, độ tuổi trung bình được chẩn đoán mắc bệnh ung thư đường mật trong gan là 70, đối với ung thư đường mật ngoài gan là 72.
Tổng quan về ung thư đường mật
Ung thư đường mật là loại ung thư gan nguyên phát phổ biến thứ hai sau ung thư biểu mô tế bào gan (HCC). Theo thống kê của Thư viện Y khoa Quốc gia Hoa Kỳ năm 2016, ung thư đường mật chiếm khoảng 20% số ca tử vong do ung thư gan mật, 13% tổng số ca tử vong do ung thư trên toàn thế giới.
Ung thư đường mật là gì?
Ung thư đường mật hay còn gọi là ung thư ống mật (tên tiếng Anh: cholangiocarcinoma, bile duct cancer) là tình trạng tế bào ung thư phát triển trong hệ thống các ống dẫn đưa mật từ gan xuống ruột non. Ung thư biểu mô đường mật xảy ra chủ yếu ở các ống dẫn mật ngoài gan, ung thư đường mật trong gan ít gặp hơn.
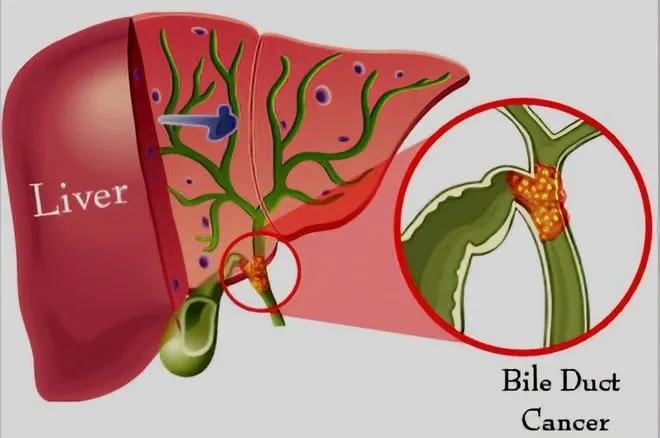
Các ống dẫn mật là một loạt các ống vận chuyển dịch tiêu hóa (mật do gan sinh ra) giúp tiêu hóa chất béo. Các ống dẫn mật kết nối gan với túi mật và tá tràng (đoạn đầu của ruột non).
Ung thư ống mật chủ yếu xảy ra ở những người trên 50 tuổi, bệnh thường được chẩn đoán ở giai đoạn tiến triển, khiến việc điều trị thành công rất khó đạt được, dẫn đến bệnh có tỷ lệ tử vong cao. Vì vây, tầm soát ung thư đường mật định kỳ theo khuyến cáo đối với nhóm nguy cơ cao sẽ giúp Cô Bác, Anh Chị phát hiện các dấu hiệu, biểu hiện, triệu chứng ung thư trong giai đoạn sớm, có phương pháp can thiệp kịp thời và hạn chế các biến chứng nguy hiểm, đặc biệt là người lớn tuổi.
Phân loại bệnh ung thư đường mật
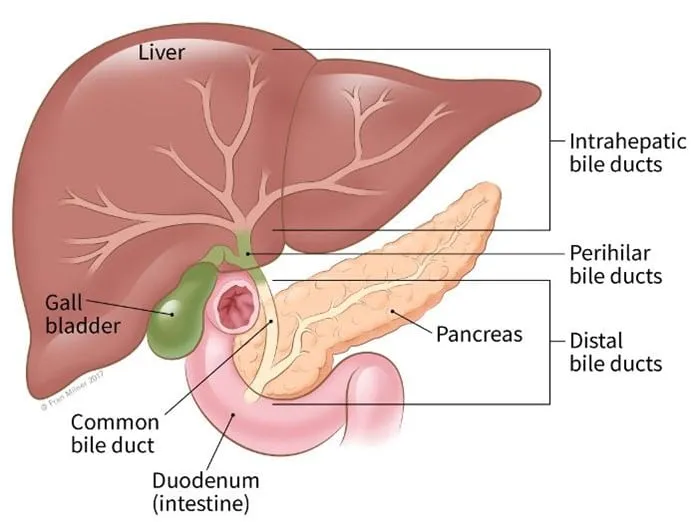
Ung thư đường mật được chia thành 3 loại chính dựa theo vị trí khối u hình thành trong đường mật, bao gồm:
- Ung thư đường mật trong gan (Intrahepatic bile duct cancers): xảy ra ở các ống mật nhỏ nằm trong gan. Ung thư đường mật trong gan đôi khi được phân loại là một loại ung thư gan và không phổ biến, chúng thường được điều trị giống như ung thư biểu mô tế bào gan.
- Ung thư đường mật Perihilar còn được gọi là khối u Klatskin (Perihilar bile duct cancers): xảy ra ở khu vực được gọi là hilum, nơi ống dẫn mật trái và phải đã kết hợp và rời khỏi gan. Ung thư đường mật ở vùng quanh rốn gan là loại phổ biến nhất, chiếm khoảng 60 – 70% trường hợp chẩn đoán mắc ung thư đường mật.
- Ung thư đường mật ở xa (Distal bile duct cancers): xảy ra ở gần nơi ống mật đi vào ruột non, khoảng 25% trường hợp ung thư đường mật ở các ống xa bên ngoài gan.
Ung thư đường mật Perihilar và ung thư đường mật xa được xếp vào nhóm ung thư đường mật ngoài gan.
Phân loại theo mô bệnh học, ung thư ống mật cũng có thể được chia thành các loại:
- Ung thư biểu mô tuyến đường mật, tế bào ung thư bắt nguồn từ mô tuyến. Đây là loại ung thư phổ biến.
- Ung thư biểu mô tế bào vảy, phát triển trong các tế bào vảy lót đường tiêu hóa.
- Các loại ung thư đường mật ít phổ biến như ung thư đường mật dạng sarcom, ung thư đường mật lympho và các khối u ống mật.
Các giai đoạn của ung thư đường mật
Các giai đoạn ung thư đường mật sẽ khác nhau đối với mỗi loại ung thư được phân loại theo vị trí khối u.
Hầu như tất cả trường hợp ung thư đường mật phát triển từ các tế bào ở lớp niêm mạc ống mật. Theo thời gian, các tế bào đột biến phát triển thành khối u xuyên qua thành ống mật, xâm lấn (di căn) đến các hạch bạch huyết, cơ quan lân cận.
Theo hệ thống phân loại ung thư TNM, ung thư đường mật được chia thành 4 giai đoạn là giai đoạn 0, 1, 2, 3, 4 dựa theo 3 tiêu chí sau:
- Phạm vi (kích thước) khối u (Tumor – T)
- Sự lây lan của tế bào ung thư đến các hạch bạch huyết gần đó (Node – N)
- Sự di căn đến các bộ phận xa trong cơ thể (Metastasis – M)
Các giai đoạn ung thư đường mật trong gan
|
Giai đoạn |
Mô tả giai đoạn ung thư mật |
|
Giai đoạn 0 |
|
|
Giai đoạn 1A |
|
|
Giai đoạn 1B |
|
|
Giai đoạn 2 |
|
|
Giai đoạn 3A |
|
|
Giai đoạn 3B |
|
|
HOẶC |
|
|
|
|
Giai đoạn 4 |
|
Các giai đoạn ung thư đường mật Perihilar
|
Giai đoạn |
Mô tả giai đoạn ung thư đường mật |
|
Giai đoạn 0 |
|
|
Giai đoạn 1 |
|
|
Giai đoạn 2 |
|
|
Giai đoạn 3A |
|
|
Giai đoạn 3B |
|
|
Giai đoạn 3C |
|
|
Giai đoạn 4A |
|
|
Giai đoạn 4B |
|
Các giai đoạn ung thư đường mật ở xa
|
Giai đoạn |
Mô tả giai đoạn ung thư đường mật |
|
Giai đoạn 0 |
|
|
Giai đoạn 1 |
|
|
Giai đoạn 2A |
|
|
HOẶC |
|
|
|
|
Giai đoạn 2B |
|
|
HOẶC |
|
|
|
|
Giai đoạn 3A |
|
|
Giai đoạn 3B |
|
|
Giai đoạn 4 |
|
Yếu tố nguy cơ và nguyên nhân gây ung thư đường mật
Nguyên nhân ung thư đường mật vẫn chưa được xác định rõ. Tuy nhiên, các nghiên cứu đã tìm ra một số yếu tố nguy cơ khiến một người có khả năng mắc ung thư ống mật như yếu tố di truyền, độ tuổi, bệnh lý ở đường mật hoặc gan,… Ngoài ra, bệnh viêm đường mật mạn tính và nhiễm ký sinh trùng có thể dẫn đến những thay đổi nhất định trong DNA của tế bào gây ung thư.
Nguyên nhân gây ung thư đường mật là gì?
Ung thư đường mật khởi phát do những thay đổi (đột biến) trong DNA tế bào đường mật. Trong một tế bào luôn tồn tại song song 2 loại gen bao gồm:
- Gen sinh ung thư khiến các tế bào phân chia, phát triển không kiểm soát và kéo dài thời gian tồn tại của chúng.
- Gen ức chế khối u giúp duy trì sự phân chia tế bào trong tầm kiểm soát, loại bỏ các tế bào đã chết và thay thế bằng các tế bào mới.
Những thay đổi trong DNA tế bào khiến các tế bào nhân lên ngoài tầm kiểm soát và tạo thành tế bào ác tính. Khối u ác tính có thể phát triển và lan rộng đến các phần khác của cơ thể.
Những yếu tố nguy cơ của ung thư đường mật là gì?
Các loại ung thư khác nhau sẽ có các yếu tố nguy cơ khác nhau. Có một số yếu tố nguy cơ có thể thay đổi được như hút thuốc, chế độ ăn,… nhưng cũng có các yếu tố nguy cơ không thể thay đổi như tuổi tác, tiền sử gia đình,… Có một hoặc thậm chí nhiều yếu tố nguy cơ cũng không có nghĩa là chắc chắn sẽ bị bệnh và ngược lại, một số bệnh nhân bị ung thư nhưng lại không mang yếu tố nguy cơ nào.

Một số yếu tố làm tăng nguy cơ ung thư đường mật, bao gồm:
– Một số bệnh về gan hoặc đường mật: người bị viêm đường mật mạn tính có nguy cơ phát triển ung thư đường mật cao bao gồm các bệnh lý như:
- Viêm đường mật xơ cứng nguyên phát (PSC): bệnh dẫn đến hình thành mô sẹo (xơ cứng), một số trường hợp người bệnh có thể mắc cùng lúc với bệnh viêm loét đại tràng.
- Sỏi ống mật: có thể gây viêm làm tăng nguy cơ ung thư ống mật.
- Nang ống mật chủ: bệnh lý bẩm sinh hiếm gặp gây ra các túi chứa mật dọc theo đường mật. Nếu không được điều trị, mật nằm trong các túi này sẽ gây viêm thành ống. Các tế bào của thành ống xuất hiện những vùng thay đổi tiền ung thư, theo thời gian, chúng tiến triển thành ung thư đường mật.
- Nhiễm sán lá gan: ở khu vực Đông Nam Á, ung thư đường mật có liên quan đến nhiễm sán lá gan do thói quen ăn sống hoặc tái. Những loại sán lá gan liên quan chặt chẽ nhất đến nguy cơ ung thư đường mật là viverrini và Clonorchis sinensis.
- Kích ứng đường mật mạn tính: dịch tiêu hóa từ tuyến tụy trào ngược vào ống mật có thể kích ứng làm tăng nguy cơ mắc ung thư đường mật.
- Xơ gan: là tình trạng các tế bào gan bị tổn thương liên tục trong một thời gian dài, các mô sẹo sẽ liên tục thay thế các mô bị tổn thương dẫn tới xơ gan. Nguyên nhân phổ biến gây xơ gan là viêm gan và lạm dụng rượu kéo dài.
- Viêm gan B, viêm gan C: là nguyên nhân phổ biến dẫn đến xơ gan, làm tăng nguy cơ ung thư đường mật trong gan.
– Bệnh viêm ruột (IBD): gồm bệnh viêm loét đại tràng và bệnh Crohn. Người bệnh viêm ruột có thể làm tăng nguy cơ phát triển ung thư đường mật.
– Độ tuổi: nguy cơ mắc bệnh tăng dần theo tuổi và phổ biến nhất ở người trong độ tuổi từ 60 -70.
– Địa lý: ung thư đường mật phổ biến ở Đông Nam Á và Trung Quốc, phần lớn là do tỷ lệ nhiễm sán lá gan cao ở những khu vực này.
– Béo phì: người mắc bệnh thừa cân, béo phì có nguy cơ bị một số bệnh lý như sỏi mật, sỏi ống mật, gan nhiễm mỡ không do rượu, làm tăng nguy cơ ung thư đường mật.
– Bệnh gan nhiễm mỡ không do rượu: là tình trạng tích trữ dư thừa chất béo trong tế bào gan mà không do uống rượu. Bệnh có thể gây sưng, sẹo trong gan, tiến triển thành ung thư.
– Tiếp xúc với chất phóng xạ thorotrast có thể tăng nguy cơ phát triển ung thư ống mật.
– Tiền sử gia đình và di truyền: Cô Bác, Anh Chị sẽ có nguy cơ mắc bệnh cao hơn nếu có người thân trong gia đình mắc bệnh như bố mẹ, anh chị em, vợ chồng, con cái. Tuy nhiên, tỷ lệ ung thư đường mật do di truyền rất thấp.
– Bệnh đái tháo đường: người mắc bệnh đái tháo đường loại 1 hoặc 2 có thể tăng nguy cơ ung thư đường mật. Sự gia tăng nguy cơ này không cao và nguy cơ ung thư ống mật tổng thể ở những người bệnh đái tháo đường vẫn thấp.
– Lạm dụng rượu bia: người uống nhiều rượu có nguy cơ cao bị ung thư đường mật trong gan. Nguy cơ gia tăng ở người có bệnh lý về gan do uống rượu.
– Một số yếu tố nguy cơ khác như:
- Hút thuốc lá
- Viêm tụy mạn tính
- Nhiễm HIV
- Tiếp xúc với các hóa chất độc hại như amiăng, radon, dioxin, nitrosamine, polyclorinated biphenyls (PCBs),…
Tham khảo thêm >> Chỉ số tiểu đường bao nhiêu là nguy hiểm?
Các khuyến cáo về tầm soát ung thư đường mật
Tầm soát ung thư là phương pháp thông qua việc kiểm tra và các xét nghiệm để phát hiện ra tế bào ung thư ngay từ giai đoạn sớm khi chưa xuất hiện dấu hiệu bệnh, khi đó việc điều trị sẽ dễ dàng hơn. Một số xét nghiệm sàng lọc đã được chứng minh là giúp phát hiện sớm ung thư và giảm nguy cơ tử vong do bệnh ung thư đó.
Hiện tại, việc tầm soát ung thư đường mật được khuyến cáo cho những người có nguy cơ cao mắc bệnh. Viêm đường mật xơ cứng nguyên phát (PSC) là một bệnh hiếm gặp gây viêm đường mật. Những người bị PSC có nguy cơ phát triển ung thư đường mật cao hơn. Vì thế tầm soát ung thư đường mật định kỳ theo khuyến cáo ở những đối tượng này là biện pháp được khuyến khích để phát hiện bệnh sớm, tăng hiệu quả điều trị và tiên lượng sống tốt hơn. Ngoài ra, nếu Cô Bác, Anh Chị có những nguy cơ khác hoặc lo lắng về căn bệnh này thì có thể trao đổi với bác sĩ để cân nhắc tầm soát ung thư ở thời điểm thích hợp.
Nguy cơ gia tăng không có nghĩa là Cô Bác, Anh Chị chắc chắn sẽ bị ung thư đường mật. Tuy nhiên, Cô Bác, Anh Chị có thể cần bắt đầu khám sàng lọc thường xuyên. Khi đó, nếu người bệnh bị ung thư, bác sĩ sẽ phát hiện ra nó ở giai đoạn sớm nhất. Khi phát hiện sớm, cơ hội điều trị bệnh thành công là lớn nhất.
Dấu hiệu và triệu chứng ung thư đường mật
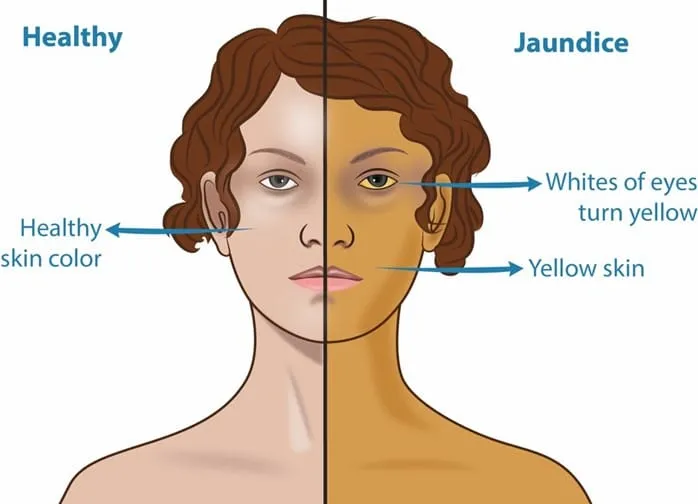
Triệu chứng ung thư đường mật phổ biến nhất là ngứa, vàng da, tắc mật không đau. Ung thư ống mật ở vùng quanh rốn gan ở giai đoạn sớm có thể chỉ gây cảm giác đau bụng mơ hồ, chán ăn và sụt cân. Các triệu chứng khác bao gồm mệt mỏi, phân bạc màu, nước tiểu sẫm màu, sốt,…
Người bệnh có thể sờ thấy khối u ở bụng do gan to hoặc túi mật căng phồng (thường gặp ở ung thư biểu mô đường mật xa với dấu hiệu Courvoisier (đưa tay vào cạnh bờ dưới xương sườn, nhận thấy 1 khối dạng túi di chuyển theo nhịp thở)). Đau bụng có thể giống với cơn đau quặn mật (phản ánh tình trạng tắc mật) hoặc có thể đau liên tục và tăng dần.
Các triệu chứng ung thư đường mật thường gặp
Các dấu hiệu và triệu chứng của ung thư đường mật, bao gồm:
- Vàng da
- Ngứa toàn thân
- Đi tiêu phân bạc màu (màu đất sét xám), phân mỡ nổi trên mặt nước (tiêu phân nhầy nhớt)
- Nước tiểu sẫm màu
- Đau bụng, đặc biệt là ở vùng hạ sườn phải
- Chướng bụng
- Chán ăn, sụt cân bất thường
- Sốt
- Buồn nôn, nôn ói
- Ớn lạnh
- Mệt mỏi
Những triệu chứng trên có thể do nhiều tình trạng bệnh lý phổ biến khác gây ra. Do đó, nếu xuất hiện bất kỳ triệu chứng kể trên thì Cô Bác, Anh Chị nên đi thăm khám bác sĩ.
Khi nào cần đến gặp bác sĩ thăm khám?
Cô Bác, Anh Chị hãy đến gặp bác sĩ nếu cơ thể xuất hiện một trong những triệu chứng trên càng sớm càng tốt để được chẩn đoán và điều trị kịp thời. Bên cạnh đó, hãy thực hiện tầm soát ung thư đường mật theo chỉ định của bác sĩ phụ thuộc vào nguy cơ và tình trạng sức khỏe.
Ngoài ra, nếu xuất hiện các triệu chứng như mệt mỏi dai dẳng, đau bụng, vàng da,… Cô Bác, Anh Chị nên thăm khám hệ tiêu hóa tại bệnh viện/phòng khám tiêu hóa tốt nhất để tìm ra nguyên nhân chính xác gây bệnh.
Phương pháp chẩn đoán ung thư đường mật
Để chẩn đoán ung thư đường mật chính xác, bác sĩ kết hợp các thăm khám lâm sàng và phương tiện cận lâm sàng. Từ đó tìm ra nguyên nhân gây bệnh, giai đoạn, vị trí tổn thương và đưa ra phác đồ điều trị ung thư đường mật phù hợp.
Xác định chính xác giai đoạn bệnh cực kỳ quan trọng trong việc xác định tiên lượng và lựa chọn phương pháp điều trị phù hợp.

Khám lâm sàng
Khám lâm sàng là bước đầu tiên giúp bác sĩ hiểu rõ tình trạng sức khỏe của Cô Bác, Anh Chị, các triệu chứng gây khó chịu trong cơ thể và gợi ý nguyên nhân gây bệnh.
Cô Bác, Anh Chị cần phải nêu rõ tình trạng, dấu hiệu bệnh lý hiện tại cho bác sĩ nắm rõ. Một số câu hỏi Cô Bác, Anh Chị cần trả lời như:
- Các triệu chứng diễn ra như thế nào? Đã xuất hiện trong thời gian bao lâu và Cô Bác, Anh Chị cảm thấy như thế nào?
- Mức độ nghiêm trọng của các triệu chứng? Chúng xuất hiện thỉnh thoảng hay liên tục?
- Những yếu tố giúp cải thiện hoặc làm trầm trọng thêm các triệu chứng?
- Tiền sử gia đình đã có ai từng mắc bệnh ung thư đường mật hoặc bệnh gan không?
- Thói quen sinh hoạt và ăn uống của Cô Bác, Anh Chị, bao gồm cả uống rượu và hút thuốc.
Ngoài ra, bác sĩ cũng sẽ tiến hành kiểm tra tổng quát, đặc biệt là ở vùng bụng, da và mắt xem người bệnh có xuất hiện các dấu hiệu như khối u ở bụng, đau bụng hoặc bị vàng da không.
Cận lâm sàng chẩn đoán
Thông qua cận lâm sàng các bác sĩ sẽ xác định được nguyên nhân gây bệnh, vị trí tổn thương và mức độ nguy hiểm của ung thư đường mật dựa vào kết quả xét nghiệm, chẩn đoán hình ảnh hoặc nội soi.
Xét nghiệm
Thông qua một số xét nghiệm, bác sĩ có thể chẩn đoán chính xác và phát hiện sớm các dấu hiệu gây bệnh. Ngoài ra, xét nghiệm máu cũng có thể tìm ra các bệnh lý tiêu hóa khác. Một số xét nghiệm Cô Bác, Anh Chị cần thực hiện bao gồm:
- Xét nghiệm chức năng gan: giúp định lượng bilirubin, albumin, men gan (phosphatase kiềm, GGT, AST và ALT) trong máu. Nồng độ các chất này trong máu cao có thể gợi ý bệnh lý ở đường mật, túi mật hoặc gan, đặc biệt là chẩn đoán tắc nghẽn ống mật.
- Xét nghiệm dấu ấn ung thư (tumor marker) CEA, chỉ số CA 19-9: Xét nghiệm ung thư đường mật quan trọng giúp bác sĩ định hướng chẩn đoán cũng như đánh giá hiệu quả điều trị hoặc tình trạng tái phát của bệnh lý.
Chẩn đoán hình ảnh
Chẩn đoán hình ảnh là một yếu tố quan trọng giúp bác sĩ quan sát cấu trúc của gan, túi mật, ống mật và các cơ quan xung quanh, tìm kiếm các dấu hiệu của ung thư đường mật. Chẩn đoán hình ảnh ung thư đường mật có thể bao gồm:
- Siêu âm bụng: Xét nghiệm bước đầu ở người bệnh có triệu chứng đau bụng, vàng da. Xét nghiệm này có thể được sử dụng để hướng dẫn kim vào khu vực nghi ngờ được gọi là sinh thiết khối u qua hướng dẫn của siêu âm.
- Siêu âm nội soi (EUS): Kết hợp thiết bị siêu âm với kỹ thuật nội soi để bác sĩ quan sát bên trong ống mật và lấy mẫu sinh thiết của khối u. Đầu dò siêu âm được truyền qua một ống nội soi mỏng, xuống dạ dày và ruột non gần đường mật để có được hình ảnh. Kỹ thuật có thể giúp xác định mức độ xâm lấn của tế bào ung thư.
- Chụp cắt lớp vi tính (CT scan): Kỹ thuật giúp xác định các tổn thương di căn, di căn hạch vùng, hướng dẫn kim sinh thiết vào khối u.
- Chụp cộng hưởng từ (MRI): Phương pháp cho hình ảnh chi tiết về mật tụy và các mạch máu. Chụp MRI trong chẩn đoán ung thư đường mậtcó thể gồm chụp mật tụy ngược dòng (MRCP) hoặc chụp mạch máu MR (MRA).
- Nội soi mật tụy ngược dòng (ERCP): Phương pháp giúp kiểm tra các ống tụy và ống mật. Từ đó xác định được những bất thường xảy ra như tắc nghẽn, hẹp của các ống dẫn này. Trong quá trình thực hiện bác sĩ có thể lấy sinh thiết mẫu bệnh phẩm.
- Chụp đường mật qua da (PTC)
- Chụp X-quang mạch máu cản quang: Kỹ thuật này sử dụng chất tương phản bari để kiểm tra những bất thường ở các mạch máu trong và xung quanh gan, đường mật.
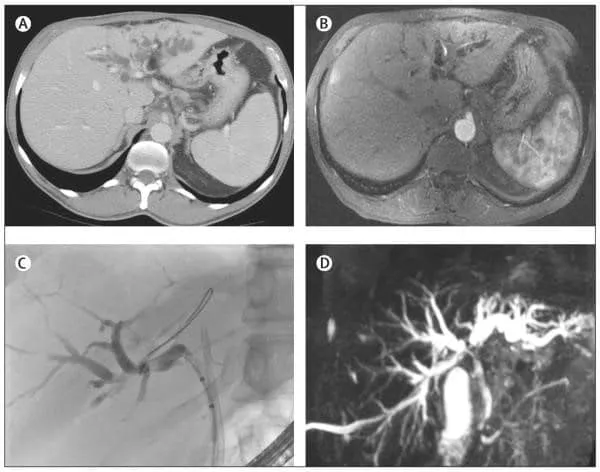
Nội soi
Nội soi là phương pháp giúp bác sĩ quan sát toàn bộ ống mật và các cơ quan lân cận bằng dây soi có gắn camera. Tùy thuộc vào tình trạng sức khỏe, biểu hiện lâm sàng, kết quả xét nghiệm mà phương pháp nội soi có hoặc không có sinh thiết.
- Nội soi ổ bụng: là phương pháp chẩn đoán thông qua phẫu thuật bằng cách rạch một vết nhỏ trên thành bụng giúp bác sĩ quan sát đường mật, túi mật, gan và các cơ quan lân cận. Nội soi ổ bụng có thể giúp xác định giai đoạn ung thư hoặc được thực hiện trước khi phẫu thuật loại bỏ tế bào ung thư.
- Nội soi đường mật
Tiên lượng ung thư đường mật
Tiên lượng sống còn của ung thư đường mật phụ thuộc vào giai đoạn bệnh được phát hiện, mức độ xâm lấn, di căn của các tế bào đột biến.
Hiệp hội Ung thư Hoa Kỳ dựa vào thông tin từ cơ sở dữ liệu SEER, được duy trì bởi Viện Ung thư Quốc gia (NCI), để cung cấp số liệu thống kê về khả năng sống sót của các loại ung thư khác nhau.
Cơ sở dữ liệu SEER theo dõi tỷ lệ sống sót tương đối trong 5 năm đối với ung thư đường mật ở Hoa Kỳ, dựa trên mức độ di căn của ung thư. Tuy nhiên, cơ sở dữ liệu SEER không nhóm các bệnh ung thư theo các giai đoạn của AJCC TNM (giai đoạn 1, giai đoạn 2, giai đoạn 3,…). Thay vào đó, dữ liệu SEER sẽ nhóm các bệnh ung thư thành các giai đoạn khu trú, vùng và di căn xa:
- Giới hạn/Khu trú (Localized): Không có dấu hiệu cho thấy ung thư đã lan ra ngoài đường mật.
- Vùng (Regional): Ung thư đã lan ra ngoài đường mật đến các cấu trúc hoặc hạch bạch huyết lân cận.
- Di căn xa (Distant): Ung thư đã di căn đến các bộ phận xa của cơ thể như ung thư phổi.
Số liệu này dựa trên những người được chẩn đoán mắc bệnh ung thư đường mật từ năm 2011 đến năm 2017.
Tiên lượng ung thư đường mật trong gan
| Giai đoạn SEER | Tiên lượng sống sau 5 năm |
| Khu trú | 24% |
| Vùng | 9% |
| Di căn xa | 2% |
| Tất cả các giai đoạn SEER tổng hợp | 9% |
Tiên lượng ung thư đường mật ngoài gan
(Bao gồm ung thư đường mật Perihilar và ung thư đường mật ở xa)
| Giai đoạn SEER | Tiên lượng sống sau 5 năm |
| Khu trú | 17% |
| Vùng | 16% |
| Di căn xa | 2% |
| Tất cả các giai đoạn SEER tổng hợp | 10% |
Tỷ lệ sống sót của ung thư đường mật được sử dụng như một công cụ để giúp hiểu tiên lượng của người bệnh. Tuy nhiên, tỷ lệ sống sót chỉ là ước tính chung và không thể dự đoán chính xác bệnh nhân sẽ sống được bao lâu vì ngoài yếu tố di căn, còn các yếu tố khác cũng ảnh hưởng đến tiên lượng sống còn của người bệnh như: tuổi tác, tổng trạng sức khoẻ, loại ung thư, có bị tái phát hay biến chứng gì không,…
Phương pháp điều trị ung thư đường mật
Điều trị ung thư đường mật sẽ phụ thuộc vào giai đoạn bệnh được phát hiện, vị trí của tế bào ung thư ung thư, tình trạng sức khỏe tổng thể và nguyện vọng của người bệnh.
Phẫu thuật ung thư đường mật
Bất cứ khi nào có thể, phẫu thuật là phương pháp điều trị chính cho ung thư đường mật giúp loại bỏ hoàn toàn khối ung thư ra khỏi cơ thể. Tuy nhiên, có rất ít các trường hợp có thể phẫu thuật triệt để được tại thời điểm phát hiện ra bệnh, tức là ở giai đoạn sớm.
Có 2 loại phẫu thuật: phẫu thuật có khả năng chữa khỏi (có thể cắt bỏ và không thể cắt bỏ) và phẫu thuật giảm nhẹ.
Phẫu thuật ung thư đường mật có thể cắt bỏ
Đối với ung thư có thể cắt bỏ, loại phẫu thuật phụ thuộc vào vị trí của ung thư gồm:
- Ung thư đường mật trong gan: bác sĩ thực hiện cắt bỏ một phần gan. Một số trường hợp có thể phải cắt bỏ toàn bộ thùy (phần bên phải hoặc bên trái) của gan.
- Ung thư đường mật Perihilar: phẫu thuật cắt bỏ một phần gan cùng với ống mật, túi mật, các hạch bạch huyết lân cận, một phần tuyến tụy và ruột non. Đây là một phẫu thuật phức tạp có thể dẫn đến các biến chứng đe dọa tính mạng bệnh nhân.
- Ung thư đường mật ở xa: phẫu thuật cắt bỏ ống mật, các hạch bạch huyết lân cận, một phần tuyến tụy và tá tràng. Đây còn được gọi là phẫu thuật cắt khối tá tụy (phẫu thuật Whipple).
Phẫu thuật ung thư đường mật không thể cắt bỏ
Ở giai đoạn trễ hoặc vị trí khối u phức tạp, hậu như khó có thể thực hiện phẫu thuật có thể cắt bỏ được hoàn toàn tế bào ung thư, nhưng có một số trường hợp có thể hữu ích như ghép gan. Phẫu thuật cắt bỏ gan và thay thế bằng gan người hiến tặng có thể là một lựa chọn trong một số trường hợp nhất định đối với người bị ung thư biểu mô đường mật. Đối với nhiều người, ghép gan có thể là cách chữa khỏi ung thư đường mật, nhưng có nguy cơ ung thư sẽ tái phát sau khi ghép gan.
Phẫu thuật giảm nhẹ triệu chứng
Nếu ung thư đã di căn quá xa, bác sĩ có thể thực hiện một phẫu thuật giảm nhẹ các triệu chứng tắc nghẽn đường mật. Có hai phương pháp chính để giảm tắc nghẽn ống mật là đặt stent và phẫu thuật bắc cầu.
Một số biến chứng sau phẫu thuật điều trị ung thư đường mật có thể xảy ra:
- Xuất huyết tiêu hóa
- Đông máu
- Nhiễm trùng
- Biến chứng do gây mê
- Viêm phổi
- Rò dịch mật và dịch tụy
Hóa trị ung thư đường mật
Hóa trị là phương pháp sử dụng thuốc để tiêu diệt tế bào ung thư, được tiêm qua tĩnh mạch hoặc uống. Người bệnh có thể được điều trị ung thư đường mật bằng một loại thuốc hóa trị hoặc kết hợp nhiều loại với nhau.
Hóa trị thường được thực hiện trước khi phẫu thuật (thu nhỏ khối u trước khi phẫu thuật loại bỏ), sau khi phẫu thuật (hóa trị bổ trợ), kiểm soát tế bào ung thư trong khi chờ ghép gan, ung thư đường mật giai đoạn cuối giúp kiểm soát sự phát triển của ung thư, giảm nhẹ các triệu chứng và kéo dài thời gian sống.
Nhược điểm: thuốc hóa trị gây ra tác dụng phụ như buồn nôn, chán ăn, rụng tóc, lở miệng, mệt mỏi, tiêu chảy hoặc táo bón,…
Xạ trị ung thư đường mật
Xạ trị là phương pháp dùng các tia bức xạ như tia X, tia Proton để thu nhỏ hoặc tiêu diệt các tế bào ung thư giúp phẫu thuật loại bỏ nó dễ dàng hơn.
Hai loại xạ trị chính là xạ trị chiếu ngoài (EBRT) và cận xạ trị (brachytherapy). EBRT là phương pháp xạ trị phổ biến nhất đối với bệnh ung thư đường mật.
Nhược điểm của phương pháp xạ trị chiếu ngoài cơ thể là sẽ khiến người bệnh cảm thấy đau và rát trên vùng da bị chùm tia bức xạ chiếu vào, buồn nôn, tiêu chảy, mệt mỏi, rụng tóc, số lượng tế bào máu thấp, tổn thương gan,…
Liệu pháp nhắm mục tiêu
Liệu pháp nhắm mục tiêu thường sẽ sử dụng các loại thuốc đặc trị tập trung vào các bất thường trong tế bào ung thư nhằm ngăn chặn và tiêu diệt các tế bào ác tính, phương pháp này có ưu điểm là ít gây hại cho các tế bào khỏe mạnh xung quanh so với hóa trị và xạ trị. Các liệu pháp nhắm mục tiêu điều trị ung thư đường mật bao gồm:
- Chất ức chế FGFR2: giúp ngăn chặn protein FGFR2 bất thường trong tế bào ung thư ống mật và ngăn chúng phát triển và di căn đến các cơ quan khác. Thuốc được sử dụng để điều trị ung thư đường mật tiến triển không thể loại bỏ bằng phẫu thuật hoặc đã di căn đến các khu vực xa sau ít nhất một lần điều trị hóa trị liệu trước đó.
- Chất ức chế IDH1: giúp ngăn chặn protein IDH1 ở người bệnh ung thư đường mật có các tế bào ung thư đột biến trong gen IDH1. Thuốc được sử dụng cho những người bị ung thư ống mật tiến triển, đã được điều trị trước đó, nếu các tế bào ung thư được phát hiện có đột biến IDH1.
Lưu ý: Người bệnh cần hỏi ý kiến bác sĩ trước khi sử dụng bất kỳ loại thuốc nào.
Liệu pháp miễn dịch
Liệu pháp miễn dịch là phương pháp sử dụng chính hệ thống miễn dịch của cơ thể bệnh nhân để chống lại ung thư. Đối với ung thư đường mật, liệu pháp miễn dịch có thể là một lựa chọn cho bệnh ung thư giai đoạn nặng khi các phương pháp điều trị khác không có tác dụng.
Kỹ thuật sóng cao tần
Kỹ thuật sóng cao tần RFA (Radiofrequency Ablation) là kỹ thuật dùng sóng cao tần tiêu diệt các khối u bằng nhiệt do ma sát của các ion trong mô dưới tác động của dòng điện tần số sóng âm thanh.
Liệu pháp quang động
Phương pháp sử dụng các thuốc hóa trị kích hoạt bằng ánh sáng được tiêm vào tĩnh mạch và tích tụ trong các tế bào ung thư đang phát triển nhanh. Chiếu tia Laser chiếu thẳng vào tế bào ung thư gây ra phản ứng hóa học trong tế bào và tiêu diệt chúng. Phương pháp cần được thực hiện nhiều lần. Liệu pháp quang động có thể giúp giảm các dấu hiệu và triệu chứng, làm chậm sự phát triển của tế bào ung thư.
Chăm sóc giảm nhẹ
Chăm sóc giảm nhẹ là chăm sóc y tế chuyên biệt tập trung vào việc giảm đau và các triệu chứng gây khó chịu cho bệnh nhân nhằm mục đích cải thiện chất lượng cuộc sống cho những người mắc bệnh ung thư.
Khi chăm sóc giảm nhẹ được thực hiện cùng với các phương pháp điều trị thích hợp khác có thể giúp những người bị ung thư cảm thấy tốt hơn về cả tâm lý và cả thể xác, có thể giúp bệnh nhân sống lâu hơn.
Theo dõi sau điều trị ung thư đường mật
- Theo dõi định kỳ cho đến khi bệnh nhân không thể tiếp tục được theo dõi nữa (tử vong, mất liên lạc,…).
- Tùy phương pháp, hiệu quả điều trị, thời gian bệnh ổn định hay tiến triển mà mỗi bệnh nhân sẽ có lịch tái khám riêng.
- Mỗi lần tái khám, bệnh nhân sẽ được đánh giá về lâm sàng và làm đầy đủ các xét nghiệm cận lâm sàng để đánh giá kết quả điều trị, theo dõi diễn tiến bệnh và phát hiện tái phát.
- Điều quan trọng đối với tất cả những bệnh nhân ung thư đường mật sau điều trị là phải thông báo cho bác sĩ về bất kỳ vấn đề hay triệu chứng mới nào, vì chúng có thể là do ung thư tái phát, hoặc là triệu chứng của một căn bệnh mới hay là loại ung thư thứ hai.
Những điểm cần lưu ý
Phương pháp phòng ngừa ung thư đường mật
Ung thư đường mật là một bệnh lý nguy hiểm vì các triệu chứng chỉ biểu hiện khi bệnh ở giai đoạn tiến triển, tiên lượng xấu. Hiệp hội Ung thư Hoa Kỳ khuyến cáo mọi người nên duy trì cân nặng hợp lý, thường xuyên hoạt động thể chất, giữ một chế độ ăn uống khoa học, tránh xa các thực phẩm có hại cho sức khỏe.
Mốt số biện pháp có thể giảm nguy cơ ung thư đường mật bao gồm:
- Tiêm ngừa vắc-xin viêm gan B (HBV) để ngăn ngừa nhiễm virus này.
- Điều trị nếu mắc bệnh viêm gan do siêu vi (B, C) cũng như thực hiện các biện pháp phòng ngừa để tránh việc lây nhiễm qua đường máu hoặc đường tình dục giúp ngăn ngừa bệnh xơ gan.
- Khi mắc bệnh nhiễm trùng mạn tính, mắc bệnh ký sinh trùng như giun sán, bệnh sỏi mật, viêm loét đại tràng, các bệnh đường mật khác như nang đường mật, xơ gan, viêm đường mật xơ hóa,… cần điều trị sớm.
- Sử dụng rượu bia hoặc các thức uống có cồn ở mức độ vừa phải tốt nhất là dưới 350ml 1 ngày.
- Bỏ hút thuốc.
- Hạn chế tiếp xúc với hóa chất độc hại tại nơi làm việc.

Mặc dù không thể dự phòng hoàn toàn bệnh ung thư đường mật nhưng việc hạn chế các yếu tố nguy cơ có thể giúp phòng tránh được căn bệnh này. Ngoài ra cần khám sức khỏe định kỳ hàng năm, đặc biệt người trên 50 tuổi. Và cần khám ngay khi có biểu hiện bất thường như đau vùng bụng trên bên phải, nước tiểu vàng sậm, vàng da, vàng mắt để phát hiện sớm những căn bệnh nguy hiểm.
Những điều cần lưu ý về ung thư đường mật
- Ung thư đường mật là sự hình thành các khối u ác tính trong các ống mật có chứa chất dịch tiêu hóa, chủ yếu xảy ra ở những người trên 50 tuổi.
- Ung thư đường mật được chia thành 3 loại chính dựa vào vị trí tế bào ung thư trong ống mật là ung thư đường mật trong gan, ung thư đường mật Perihilar (quanh rốn gan) và ung thư đường mật ở xa.
- Ung thư đường mật thường được chẩn đoán ở giai đoạn muộn, khiến việc điều trị thành công rất khó đạt được. Do dấu hiệu và triệu chứng ung thư đường mật thường sẽ không xuất hiện trong giai đoạn sớm, khi xuất hiện các triệu chứng thường là do tắc nghẽn ống mật.
- Tiên lượng sống còn của ung thư đường mật phụ thuộc vào giai đoạn bệnh được phát hiện.
- Phác đồ điều trị ung thư đường mật chủ yếu là phẫu thuật loại bỏ, có thể kết hợp hóa trị và xạ trị ở hầu hết bệnh nhân ung thư giai đoạn 0,1 và 2.
- Thay đổi thói quen sinh hoạt để giảm nguy cơ phát triển bệnh ở người có nguy cơ cao, bên cạnh đó tầm soát ung thư đường mật định kỳ theo khuyến cáo là cần thiết.
Tài liệu tham khảo
- Ali A. Siddiqui. Các khối u của túi mật và ống mật. 10 2017. https://www.msdmanuals.com/vi/chuyên-gia/rối-loạn-gan-và-mật/các-rối-loạn-của-túi-mật-và-đường-mật/các-khối-u-của-túi-mật-và-ống-mật (đã truy cập 01 03, 2022).
- Mayo Clinic Staff. Corey Whelan. Cholangiocarcinoma (bile duct cancer). 02 09 2021. https://www.mayoclinic.org/diseases-conditions/cholangiocarcinoma/symptoms-causes/syc-20352408 (đã truy cập 01 03, 2022).
- The American Cancer Society medical and editorial content team. Bile Duct Cancer. 02 03 2021. https://www.cancer.org/cancer/bile-duct-cancer.html (đã truy cập 01 03, 2022).
- Verneda Lights. Bile Duct Cancer. 29 08 2018. https://www.healthline.com/health/bile-duct-cancer (đã truy cập 01 03, 2022).








