Theo thống kê của Hiệp hội Ung thư Lâm sàng Hoa Kỳ (ASCO) năm 2020, bệnh đa polyp tuyến gia đình (FAP) là bệnh rối loạn di truyền gen trội hiếm gặp, tỷ lệ dao động từ 1/22.000 đến 1/7.000. Bệnh FAP gây ra những khối u phát triển trên bề mặt lớp biểu mô đại tràng (còn gọi là polyp). Những polyp này nếu không được điều trị kịp thời sẽ phát triển thành các khối u ác tính. Hội chứng đa polyp gia đình chiếm < 1% các trường hợp ung thư đại – trực tràng.
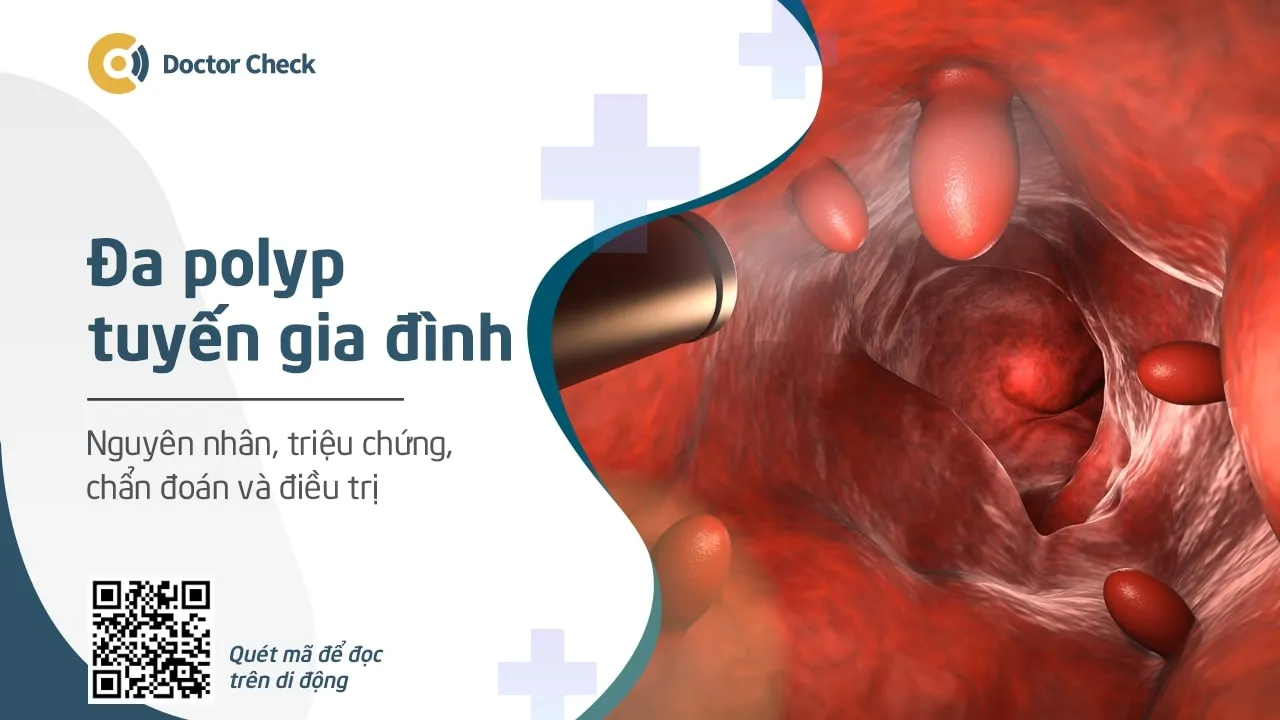
Tổng quan về bệnh đa polyp tuyến gia đình
Bệnh đa polyp tuyến gia đình là một hội chứng di truyền hiếm gặp. Nếu không được phát hiện sớm và điều trị kịp thời, bệnh polyp tuyến gia đình có nguy cơ rất cao tiến triển thành ung thư đại – trực tràng và các loại ung thư khác trước tuổi 40. Trong đó, 50% bệnh nhân khởi phát polyp ở tuổi 15 và 95% người bệnh phát hiện polyp ở tuổi 35.
Đa polyp tuyến gia đình là gì?
Đa polyp tuyến gia đình (tên tiếng Anh: Familial Adenomatous Polyposis – FAP) là một rối loạn di truyền gen trội, gây ra do khiếm khuyết trong gen ức chế khối u đa chức năng (APC).

Triệu chứng đặc trưng của bệnh đa polyp u tuyến gia đình là sự phát triển của hàng trăm đến hàng nghìn polyp lành tính trong đại – trực tràng ở tuổi vị thành niên. Các polyp này nếu không được phát hiện và điều trị sớm, hầu hết đều có khả năng tiến triển thành ung thư đại – trực tràng khi người bệnh ở tuổi 40.
Người bệnh đa polyp gia đình cũng có nguy cơ phát triển ung thư ở các cơ quan khác, bao gồm: ung thư dạ dày, ung thư tá tràng, ung thư tuyến tụy, ung thư tuyến giáp thể nhú,… Nguy cơ mắc u nguyên bào gan (một loại ung thư gan hiếm gặp) tăng lên ở đa polyp tuyến gia đình ở trẻ em dưới 5 tuổi. Người bệnh cũng có thể xuất hiện các khối u cả lành tính và ác tính ngoài đại tràng (liên quan đến hội chứng Gardner). Các biểu hiện lành tính bao gồm u xơ demoid, u xương nền sọ, xương hàm, u tuyến bã, u tuyến ở các phần khác của ống tiêu hóa.
Các dạng phụ của bệnh đa polyp tuyến gia đình
Các dạng phụ của bệnh đa polyp tuyến gia đình được phân loại dựa trên các đặc điểm lâm sàng, bao gồm đa polyp tuyến cổ điển, đa polyp tuyến thể suy yếu (AFAP), hội chứng Gardner và hội chứng Turcot.
- Đa polyp tuyến cổ điển: Đặc trưng bởi sự xuất hiện nhiều hơn 100 polyp đại – trực tràng. Phẫu thuật cắt bỏ đại tràng thường là cách hiệu quả nhất để ngăn ngừa sự phát triển của các polyp và giảm nguy cơ ung thư đại – trực tràng.
- Đa polyp tuyến thể suy yếu (AFAP): Đặc trưng bởi sự xuất hiện nhiều polyp tuyến đại – trực tràng từ 20 – 100 polyp. Người bệnh AFAP thường tiếp tục phát triển đa polyp đại – trực tràng trong suốt cuộc đời và tăng nguy cơ mắc ung thư đại – trực tràng nếu polyp không được loại bỏ. Người bị AFAP có xu hướng phát triển polyp muộn hơn so với những người mắc FAP cổ điển. Yếu tố này có thể khác nhau giữa các gia đình và sự theo dõi tiến triển bệnh để phát hiện sớm là rất quan trọng. Hiện vẫn chưa có bằng chứng rõ ràng xác định nguy cơ mắc các loại ung thư khác giống như FAP cổ điển ở bệnh nhân AFAP.
- Hội chứng Gardner: Đây là một biến thể của FAP, người mắc hội chứng Gardner có thể xuất hiện nhiều đa polyp đại – trực tràng, cùng với các khối u khác bên ngoài các cơ quan tiêu hóa như:
- U nang biểu mô, là khối u trong hoặc dưới da
- U xơ
- Khối u desmoid, phát triển ở bất cứ vị trí nào trong cơ thể
- U xương, là khối u trong hoặc trên xương
- Hội chứng Turcot: Là một biến thể của hội chứng FAP hoặc hội chứng Lynch, không phải là một tình trạng di truyền riêng biệt. Đặc trưng bởi sự hình thành một hoặc nhiều polyp tuyến đại – trực tràng và khối u não, làm tăng nguy cơ mắc ung thư đại – trực tràng và khối u não. Hai loại u não thường gặp trong hội chứng Turcot là:
- U nguyên bào thần kinh đệm: là một dạng u tế bào hình sao thường gặp ở các gia đình mắc hội chứng Lynch.
- U nguyên bào tủy: là loại u não bắt đầu ở tiểu não và mặt sau của não. U nguyên bào tủy thường xảy ra nhất ở trẻ em và thường gặp ở các gia đình mắc có các triệu chứng của FAP.
Yếu tố nguy cơ và nguyên nhân gây bệnh đa polyp tuyến gia đình
Nguyên nhân gây bệnh đa polyp tuyến gia đình phổ biến là do khiếm khuyết trong gen APC thường được di truyền từ cha mẹ. Ngoài ra, khoảng 25 – 30% trường hợp không có bất kỳ tiền sử gia đình nào liên quan đến bệnh đa polyp tuyến gia đình và có thể là người đầu tiên trong gia đình mắc bệnh.
Nguyên nhân gây bệnh đa polyp tuyến gia đình
Bệnh đa polyp tuyến gia đình được di truyền từ thế hệ này sang thế hệ khác trong một gia đình. Những thay đổi di truyền trong gen APC ở trẻ sơ sinh có liên quan đến FAP, AFAP, hội chứng Gardner và hội chứng Turcot.
Thông thường, mỗi tế bào có 2 bản sao của mỗi gen: một được thừa hưởng từ mẹ và một được thừa hưởng từ cha. Đa polyp tuyến gia đình với đột biến gen APC tuân theo mô hình di truyền trội. Do đó, một đứa trẻ có cha mẹ bị đột biến gen APC thì khả năng di truyền đột biến lên đến 50%. Anh chị em hoặc cha mẹ của người có đột biến gen APC cũng có 50% khả năng xuất hiện đột biến đó. Tuy nhiên, nếu kiểm tra thấy cha mẹ của bệnh nhân không có đột biến gen, thì nguy cơ mắc bệnh của những người anh chị em của bệnh nhân cũng giảm đáng kể, song rủi ro của họ vẫn cao hơn những người bình thường.

Adenomatous polyposis coli (APC) là một gen ức chế khối u chịu trách nhiệm sản xuất các protein giúp ngăn chặn sự phát triển của các khối u. Một thay đổi trong gen APC làm mất khả năng kiểm soát sự phát triển của tế bào và trở thành ung thư. Tỷ lệ mắc bệnh ung thư đại – trực tràng trong những trường hợp này là 100% và có thể phát triển các loại ung thư tiêu hóa liên quan khác.
Không phải tất cả người bệnh polyp đại – trực tràng đều bị đa polyp gia đình. Một số bệnh nhân được phát hiện mang 2 thay đổi trong gen MUTYH còn được gọi là gen MYH có liên quan đến một tình trạng được gọi là bệnh polyp liên quan gen MUTYH (MUTYH – Associated Polyposis – MAP). Những người bị FAP và MAP có polyp đại – trực tràng được phân loại là adenoma hoặc adenomatous.
Những người mắc FAP hoặc AFAP có thể được xét nghiệm máu để tìm kiếm đột biến gen APC hoặc gen MUTYH. Nếu họ có một đột biến gen, thì các thành viên khác trong gia đình cần làm xét nghiệm di truyền để xem có mắc FAP hoặc AFAP hay không.
Những yếu tố làm tăng nguy cơ mắc bệnh đa polyp tuyến gia đình là gì?
Tiền sử gia đình có cha, mẹ hoặc anh chị em mắc bệnh đa polyp tuyến gia đình là yếu tố chính làm tăng nguy cơ mắc bệnh. Tuy nhiên, không phải tất cả người bệnh đa polyp u tuyến gia đình đều có tiền sử gia đình mắc FAP. Cứ 3 người thì có 1 trường hợp bị FAP phát triển đột biến dòng mầm de novo (tức là không có tiền sử gia đình được biết đến) trong gen APC.
Triệu chứng và dấu hiệu bệnh đa polyp tuyến gia đình
Bệnh đa polyp tuyến gia đình thường tiến triển âm thầm và không có triệu chứng điển hình, nhưng có thể xuất hiện triệu chứng xuất huyết trực tràng. Rất nhiều trường hợp bệnh nhân hoàn toàn không thấy triệu chứng nào cho đến khi được chẩn đoán mắc ung thư đại – trực tràng trước tuổi 40 khi bệnh đa polyp tuyến gia đình đã tiến triển.

Khi nào cần đến gặp bác sĩ thăm khám?
Cô Bác, Anh Chị nên đến thăm khám, hỏi ý kiến bác sĩ để được tư vấn di truyền và nguy cơ mắc ung thư khi:
- Lo lắng về tiền sử gia đình có người thân bị ung thư đại – trực tràng và các loại ung thư khác.
- Một thành viên trong gia đình đã được chẩn đoán mắc FAP.
Bác sĩ sẽ giúp Cô Bác, Anh Chị hiểu về bệnh đa polyp gia đình, nguyên nhân gây ra bệnh và tư vấn cách chăm sóc sức khỏe được khuyến nghị cho những người mắc bệnh. Ngoài ra, bác sĩ có thể chỉ định tầm soát ung thư di truyền giúp phát hiện sớm và phòng ngừa các yếu tố làm tăng nguy cơ gây ung thư.
Biến chứng và nguy cơ ung thư của bệnh đa polyp tuyến gia đình
Biến chứng bệnh đa polyp gia đình
Ngoài ung thư đại – trực tràng, bệnh đa polyp tuyến gia đình có thể gây ra các biến chứng sau:
- Polyp tá tràng: Khoảng 50 – 90% người bệnh FAP hình thành polyp ở tá tràng. Những polyp này phát triển ở phần trên của ruột non và có thể trở thành ung thư. Tầm soát ung thư tá tràng định kỳ theo khuyến cáo giúp phát hiện và loại bỏ các polyp tá tràng trước khi khối u phát triển thành ung thư.
- Polyp vùng quanh tủy (bao gồm nhú tá tràng và bóng Vater): Polyp được tìm thấy ở ít nhất 50% số người bị rối loạn gen đa polyp u tuyến gia đình. Những polyp thường hình thành ở ống dẫn mật và tuyến tụy tiến vào tá tràng (bóng Vater). Polyp quanh bóng Vater có thể trở thành ung thư nếu không được phát hiện và cắt bỏ trước khi ung thư phát triển.
- Polyp tuyến dạ dày: Polyp được tìm thấy khoảng 50% số người mắc FAP và có thể tiến triển thành loạn sản. Những polyp phát triển trong niêm mạc dạ dày của người bệnh.
- Khối u desmoid: Phát triển ở khoảng 10 – 30% số người mắc FAP. Những khối u desmoid là lành tính không phải ung thư, có thể hình thành ở bất cứ đâu trên cơ thể nhưng thường phát triển ở dạ dày. Tuy nhiên, khối u desmoid có thể gây ra biến chứng nghiêm trọng nếu khối u phát triển trong dây thần kinh, mạch máu hoặc gây áp lực lên các cơ quan khác trong cơ thể.
- Các bệnh ung thư khác: Bệnh đa polyp u tuyến gia đình gây ra biến chứng ung thư rất thấp bao gồm ung thư đại tràng, ung thư trực tràng, ung thư tuyến giáp, ung thư hệ thần kinh trung ương, ung thư tuyến thượng thận, gan,…
- Các khối u da lành tính bao gồm u nang bì và u xơ có thể được tìm thấy trên bất kỳ bộ phận nào của cơ thể, bao gồm cả mặt.
- U xương: Tăng trưởng xương lành tính, xảy ra ở khoảng 20% bệnh nhân bị FAP.
- Phì đại biểu mô sắc tố võng mạc bẩm sinh (CHRPE): Khoảng 75% số người mắc FAP gặp phải những thay đổi sắc tố lành tính trong võng mạc của mắt.
- Các bất thường về răng miệng bao gồm răng thừa, không mọc răng, u nang răng, u răng odontoma. Các bất thường về răng gặp ở người bệnh FAP là khoảng 17% so với tỷ lệ mắc của dân số chung là 1 – 2%.
- Thiếu máu: Số lượng tế bào hồng cầu thấp.
- U tuyến thượng thận: Tỷ lệ xuất hiện khối u tuyến thượng thận ở người bệnh FAP tăng gấp 2 – 4 lần so với dân số chung là 1 – 3%.
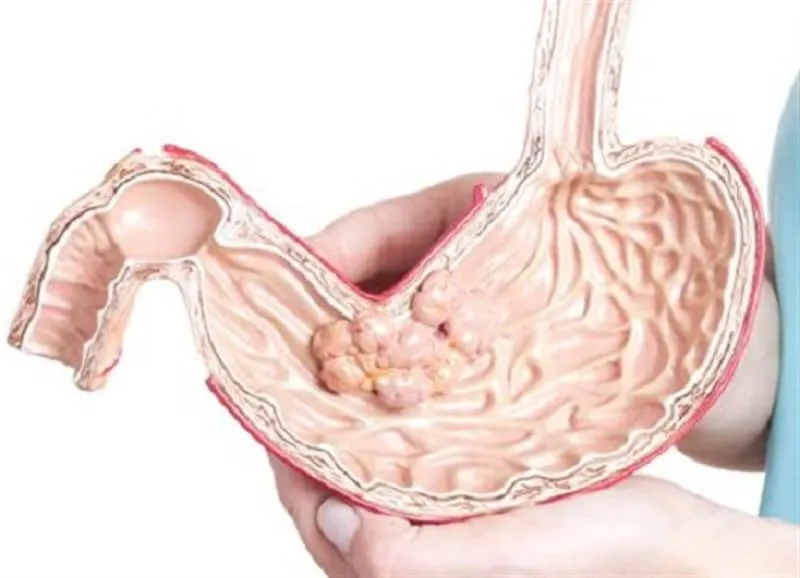
Nguy cơ ung thư liên quan đến bệnh đa polyp tuyến gia đình
Những người mắc bệnh đa polyp tuyến gia đình có nguy cơ cao bị ung thư đại – trực tràng (CRC) và các loại ung thư khác bao gồm ung thư ruột non, ung thư tuyến tụy, ung thư tuyến giáp, ung thư dạ dày, ung thư biểu mô tuyến tá tràng,… Nguy cơ mắc u nguyên bào gan, một loại ung thư gan hiếm gặp, tăng lên ở trẻ em mắc FAP.
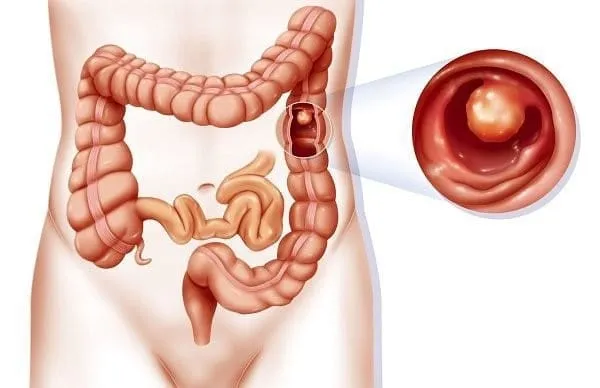
Theo thống kê của Hiệp hội ung thư lâm sàng Hoa Kỳ (ASCO) tháng 11/2020, các nguy cơ ung thư ước tính liên quan đến bệnh đa polyp tuyến gia đình là:
- Ung thư đại – trực tràng: 100% nếu không điều trị cắt bỏ polyp.
- Khối u desmoid (u xơ cứng): 10 – 20%.
- Ung thư ruột non, tá tràng: 4 – 12%.
- Ung thư tuyến tụy, ung thư ống mật: 2%.
- Ung thư tuyến giáp thể nhú: 2 – 25%.
- U nguyên bào gan: Nguy cơ đối với u nguyên bào gan ở FAP cao gấp 750 – 7500 lần so với dân số chung, mặc dù nguy cơ tuyệt đối được ước tính là dưới 2%. Phần lớn các u nguyên bào gan xảy ra trước 3 tuổi.
- Khối u não hoặc hệ thần kinh trung ương: dưới 1%.
- Ung thư dạ dày: 5%.
- Ung thư ống mật: ít có nguy cơ.
- Ung thư tuyến thượng thận: ít có nguy cơ.
Nguy cơ ung thư đối với những người mắc hội chứng Turcot phụ thuộc vào người bệnh liên quan đến hội chứng Lynch hay FAP nhiều hơn.
Chẩn đoán bệnh đa polyp tuyến gia đình
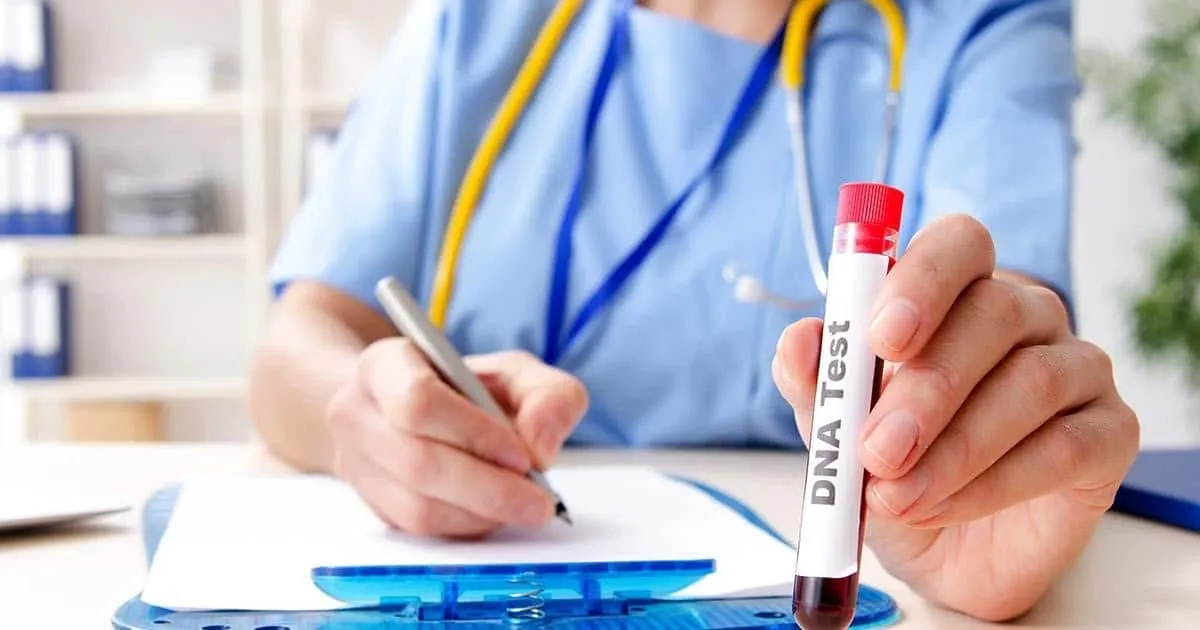
Chẩn đoán bệnh đa polyp tuyến gia đình dựa trên các triệu chứng, thăm khám lâm sàng và cận lâm sàng. Trong đó, xét nghiệm gen di truyền đóng vai trò quan trọng trong việc chẩn đoán bệnh đa polyp u tuyến gia đình.
Tiêu chuẩn chẩn đoán bệnh đa polyp tuyến gia đình
Chẩn đoán bệnh đa polyp tuyến gia đình ở người bệnh có biến thể gây bệnh dòng mầm dị hợp tử trong gen APC bằng xét nghiệm di truyền và có 1 trong các đặc điểm sau:
- Người bệnh có ít nhất 100 polyp tuyến đại – trực tràng. Tuy nhiên, trong trường hợp người bệnh ở độ tuổi trẻ hoặc những người có bướu có thể có ít hơn 100 polyp tuyến đại – trực tràng.
- Người bệnh có ít hơn 100 polyp tuyến và một thành viên trong gia đình được chẩn đoán mắc bệnh FAP.
Khám lâm sàng
Khám lâm sàng là bước Cô Bác, Anh Chị khai báo tình trạng bệnh, qua đó bác sĩ có thể chẩn đoán sơ bộ tình trạng sức khỏe và các bệnh lý có triệu chứng tương tự.
Bác sĩ có thể chỉ định thực hiện thêm các thăm khám cận lâm sàng để chẩn đoán bệnh đa polyp tuyến gia đình nếu Cô Bác, Anh Chị có:
- Tiền sử gia đình có người mắc FAP.
- Tiền sử gia đình có trên 1 – 10 thành viên phát hiện nhiều polyp tuyến đại – trực tràng được chẩn đoán khi còn trẻ.
- Người thân phát hiện ung thư nhưng tuổi nhỏ hơn độ tuổi trung bình mắc loại ung thư đó.
Cận lâm sàng chẩn đoán
Bác sĩ sẽ thực hiện các xét nghiệm, nội soi ống tiêu hóa và chẩn đoán hình ảnh để xác định tình trạng bệnh, vị trí tổn thương nhằm đưa ra phác đồ điều trị phù hợp.
Xét nghiệm
Các xét nghiệm máu có thể được tiến hành để tìm kiếm đột biến trong gen APC và/hoặc gen MUTYH nếu nghi ngờ Cô Bác, Anh Chị mắc các bệnh di truyền. Xét nghiệm gen di truyền cũng có thể phát hiện nguy cơ mắc các biến chứng của bệnh đa polyp u tuyến gia đình ở người bệnh. Bác sĩ có thể chỉ định xét nghiệm gen đa polyp u tuyến gia đình nếu:
- Người bệnh có thành viên trong gia đình mắc bệnh FAP.
- Người bệnh có một số, nhưng không phải tất cả, các dấu hiệu của FAP.
Nếu một thay đổi gen cụ thể làm gián đoạn chức năng của gen APC được tìm thấy, các thành viên khác trong gia đình có thể được chẩn đoán mắc FAP hoặc các dạng phụ của FAP nếu kết quả xét nghiệm có cùng đột biến gen.
Nếu không thực hiện xét nghiệm gen, họ hàng bậc 1 của người bệnh nên được tầm soát ung thư tiêu hóa và nội soi đại tràng sigma hàng năm, bắt đầu ở tuổi 12 và giảm dần tần suất nội soi mỗi 10 năm 1 lần. Nếu người thân trên 50 tuổi không có dấu hiệu polyp, tần suất sàng lọc cũng giống như đối với các bệnh nhân có nguy cơ trung bình.
Con của người bệnh FAP nên được sàng lọc u nguyên bào gan từ lúc sinh đến khi 5 tuổi bằng xét nghiệm nồng độ Alpha- fetoprotein trong huyết thanh và có thể siêu âm gan hàng năm.
Nội soi ống tiêu hóa
Người bệnh được chẩn đoán bệnh đa polyp u tuyến gia đình nếu phát hiện > 100 polyp khi nội soi đại tràng. Mặc dù các tổn thương đặc trưng của đa polyp tuyến gia đình có thể được phát hiện thông qua nội soi đại tràng sigma, nhưng nội soi đại tràng toàn bộ thường được thực hiện để phát hiện ung thư ở đoạn trên đại tràng, giúp đánh giá tình trạng di căn của tế bào ung thư nếu có.
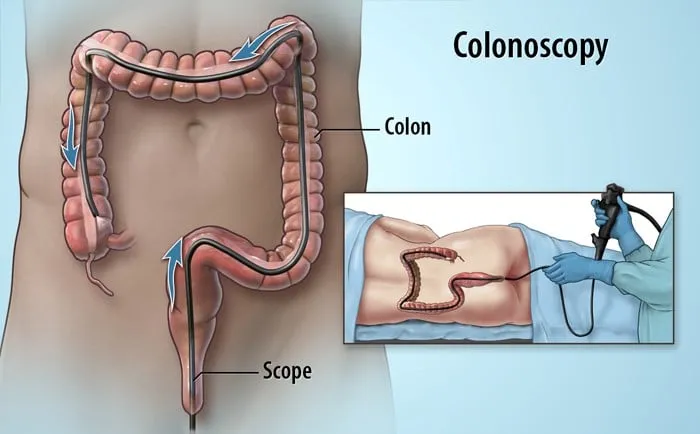
Để chẩn đoán bệnh đa polyp tuyến gia đình, bác sĩ sẽ tiến hành nội soi ống tiêu hóa dưới và/hoặc nội soi ống tiêu hóa trên. Bác sĩ sẽ sử dụng dây soi gắn camera có độ phóng đại trên 500 lần, soi đến cấp độ tế bào, kết hợp với công nghệ trí tuệ nhân tạo AI để chẩn đoán chính xác và đồng nhất kết quả.
Nội soi tiêu hóa là phương pháp thông dụng và có độ chính xác cao để chẩn đoán các bệnh lý liên quan của FAP. Tùy thuộc vào tình trạng sức khỏe, biểu hiện lâm sàng, kết quả xét nghiệm mà phương pháp nội soi có hoặc không có sinh thiết.
- Nội soi đại tràng sigma: Phương pháp cung cấp hình ảnh trực tiếp của phần xa của đại trực tràng và sinh thiết hoặc cắt bỏ polyp.
- Nội soi đại tràng toàn bộ: Phương pháp được chỉ định sau khi các xét nghiệm ít xâm lấn khác cho kết quả dương tính, cũng có thể được sử dụng để sàng lọc ngay từ đầu.
- Nội soi ống tiêu hóa trên: Phương pháp kiểm tra thực quản, dạ dày và tá tràng nhằm phát hiện sớm ung thư dạ dày hoặc các tổn thương do polyp gây ra ở người bệnh FAP.
Mời Cô Chú, Anh Chị tìm hiểu thêm:
Chẩn đoán hình ảnh
Trong một vài trường hợp, bác sĩ chỉ định chụp CT hoặc MRI vùng bụng và khung chậu để xác định vị trí, mức độ xâm lấn và kích thước của khối u desmoid.
Siêu âm gan mỗi năm 1 lần được chỉ định trong tầm soát u nguyên bào gan ở các con của bệnh nhân FAP bắt đầu từ lúc mới sinh.
Phương pháp điều trị bệnh đa polyp tuyến gia đình
Các phương pháp điều trị bệnh đa polyp tuyến gia đình tương tự như điều trị ung thư đại – trực tràng thông thường. Phương pháp điều trị sẽ phụ thuộc vào giai đoạn bệnh, vị trí tế bào ung thư, tình trạng sức khỏe và độ tuổi. Phương pháp điều trị ung thư đại – trực tràng có thể bao gồm phẫu thuật, hóa trị và xạ trị.
Các phương pháp được áp dụng để phòng ngừa nguy cơ mắc ung thư do bệnh đa polyp tuyến gia đình gây ra, bao gồm:
- Phẫu thuật phòng ngừa ung thư
- Tầm soát ung thư tiêu hóa định kỳ
- Điều trị bằng thuốc phòng ngừa ung thư
Phẫu thuật phòng ngừa ung thư
Đa polyp u tuyến gia đình là bệnh liên quan đến gen di truyền nên không thể ngăn chặn được. Tuy nhiên, nếu Cô Bác, Anh Chị hoặc con cháu có nguy cơ mắc FAP vì một thành viên trong gia đình mắc bệnh này, Cô Bác và người thân sẽ cần xét nghiệm và tư vấn di truyền.
Nếu mắc bệnh FAP, người bệnh sẽ cần sàng lọc thường xuyên, sau đó là phẫu thuật nếu cần. Phẫu thuật có thể giúp ngăn ngừa sự phát triển của ung thư đại – trực tràng hoặc các biến chứng khác.
Phẫu thuật nội soi đại – trực tràng là phẫu thuật ít xâm lấn cắt bỏ một phần hoặc toàn bộ đại tràng giúp ngăn ngừa ung thư đại – trực tràng. Phương pháp phẫu thuật thông qua một số vết mổ nhỏ mà chỉ cần một hoặc hai mũi khâu để đóng lại, rút ngắn thời gian nằm viện và thời gian hồi phục nhanh.
Tùy thuộc vào tình trạng sức khỏe của người bệnh, bác sĩ sẽ chỉ định thực hiện các loại phẫu thuật sau để cắt bỏ một phần hoặc toàn bộ đại tràng:
- Phẫu thuật cắt bỏ phần phụ nối tử cung, trong đó trực tràng được giữ nguyên.
- Phẫu thuật cắt bỏ toàn bộ đại – trực tràng, nối hồi tràng với đại tràng ngang qua đường mở nhỏ thành bụng để tạo ra một lỗ mở để chất thải đi ra ngoài.
Tầm soát ung thư tiêu hóa định kỳ
Theo khuyến nghị của Hiệp hội ung thư lâm sàng Hoa Kỳ (ASCO), người mắc bệnh đa polyp u tuyến gia đình do gen APC nhưng chưa phát hiện được khuyến nghị nên tầm soát ung thư tiêu hóa định kỳ, bao gồm:
Tầm soát ung thư đại – trực tràng
Tầm soát ung thư đại tràng và tầm soát ung thư trực tràng là phương pháp tốt nhất để chẩn đoán, phòng ngừa và phát hiện sớm các dấu hiệu của bệnh đa polyp tuyến gia đình.
- Nội soi đại – trực tràng mỗi 1 – 2 năm 1 lần, bắt đầu từ 10 – 12 tuổi đối với những người bị FAP và nội soi bắt đầu từ 18 – 20 tuổi đối với những người bị AFAP.
- Nội soi đại – trực tràng mỗi năm 1 lần sau khi phát hiện và điều trị cắt bỏ polyp. Phẫu thuật cắt bỏ toàn bộ đại tràng được khuyến nghị cho bệnh nhân FAP, do có nhiều polyp và nguy cơ ung thư đại – trực tràng cao.
- Sau khi phẫu thuật cắt bỏ đại tràng, bác sĩ sẽ theo dõi tình trạng thông qua phương pháp nội soi đại tràng sigma định kỳ phụ thuộc vào loại phẫu thuật.
- Nội soi mỗi 6 – 12 tháng 1 lần nếu một số mô trực tràng vẫn còn.
- Nội soi mỗi 1 – 4 năm 1 lần nếu tất cả các mô trực tràng đã được cắt bỏ và có một túi ruột non.
Tầm soát ung thư dạ dày – tá tràng
Nội soi dạ dày, tá tràng và tầm soát ung thư dạ dày sau khi phát hiện polyp đại – trực tràng hoặc bắt đầu từ 25 tuổi. Nội soi là phương pháp thông dụng và có độ chính xác cao để chẩn đoán các bệnh lý ống tiêu hóa, nội soi có thể kết hợp sinh thiết tế bào hoặc loại bỏ các nguy cơ gây ung thư như polyp dạ dày, polyp tá tràng.
Tầm soát ung thư tuyến giáp
Siêu âm tuyến giáp có thể được xem xét để theo dõi ung thư tuyến giáp bắt đầu từ 25 – 30 tuổi.
Tầm soát khối u desmoid
- Chụp cắt lớp vi tính (CT Scan) hoặc chụp cộng hưởng từ (MRI) có thể được khuyến nghị nếu một người có tiền sử cá nhân hoặc gia đình mắc các khối u desmoid.
- Bác sĩ có thể chỉ định sử dụng kết hợp nhiều loại thuốc, bao gồm thuốc chống viêm không steroid (NSAIDs), thuốc kháng estrogen và thuốc hóa trị. Trong một số trường hợp, người bệnh cần phẫu thuật để loại bỏ khối u desmoid.
Các lựa chọn sàng lọc cho hội chứng Gardner tương tự như cho FAP và bổ sung thêm thăm khám da liễu thường xuyên để kiểm tra tình trạng tổn thương da. Bác sĩ có thể chỉ định loại bỏ những khối u xương không phải ung thư để giảm đau hoặc vì lý do thẩm mỹ.
Các lựa chọn sàng lọc cho hội chứng Turcot tương tự như cho hội chứng Lynch hoặc FAP và bổ sung thêm thăm khám sàng lọc khối u não.
Điều trị bằng thuốc phòng ngừa ung thư
Các nhà nghiên cứu tiếp tục đánh giá các phương pháp điều trị bổ sung bằng thuốc có thể có hiệu quả trong việc giảm nguy cơ ung thư cho bệnh đa polyp tuyến gia đình do đột biến gen APC.
Một thử nghiệm lâm sàng gần đây cho thấy rằng sự kết hợp của 2 loại thuốc, sulindac (Clinoril) và erlotinib (Tarceva), làm giảm số lượng polyp đại trực tràng và tá tràng. Tuy nhiên, phương pháp này hiện không phải là phương pháp chăm sóc tiêu chuẩn vì cần phải nghiên cứu thêm để xác định kết quả lâu dài.
Lưu ý: Người bệnh cần hỏi ý kiến bác sĩ trước khi sử dụng bất kỳ loại thuốc nào.
Những điểm cần lưu ý
Phương pháp phòng ngừa ung thư do bệnh đa polyp tuyến gia đình
Người mắc bệnh đa polyp u tuyến gia đình ngoài các lựa chọn tầm soát ung thư tiêu hóa định kỳ được khuyến nghị như trên, việc xây dựng một thói quen sinh hoạt lành mạnh có thể giúp phòng ngừa nguy cơ mắc ung thư – đại trực tràng, bao gồm:
- Chế độ ăn nhiều rau, trái cây và ngũ cốc nguyên hạt có thể giúp giảm nguy cơ mắc bệnh ung thư.
- Tập thể dục rèn luyện sức khỏe thường xuyên.
- Duy trì cân nặng hợp lý.
- Hạn chế uống rượu bia, hút thuốc lá.
- Uống thuốc theo hướng dẫn của bác sĩ, không được tự ý uống thuốc không được chỉ định hoặc tự ý bỏ thuốc trong toa được kê.
- Tham khảo các tư vấn di truyền của chuyên gia để đánh giá rủi ro di truyền, tiền sử gia đình và xét nghiệm di truyền để làm rõ tình trạng di truyền cho các thành viên trong gia đình.
Những điều cần lưu ý về bệnh đa polyp tuyến gia đình
- Bệnh đa polyp u tuyến gia đình (FAP) là một bệnh di truyền gen trội với ≥ 100 polyp ở đại tràng và trực tràng.
- Gần 40% bệnh nhân tiến triển thành ung thư đại – trực tràng ở tuổi 40, do đó phẫu thuật cắt bỏ toàn bộ đại tràng thường được thực hiện khi bệnh được chẩn đoán.
- Đa polyp tuyến gia đình suy yếu (AFAP) là thể nhẹ hơn của bệnh FAP. Đặc trưng bởi nhiều polyp đại – trực tràng (trung bình là 30), ít có nguy cơ phát triển thành ung thư hơn những người mắc FAP.
- Các biểu hiện ngoài cơ thể có nhiều dạng khác nhau, bao gồm: polyp dạ dày và tá tràng, u xương, dị tật răng, phì đại bẩm sinh của biểu mô sắc tố võng mạc (CHRPE), khối u mô mềm, khối u desmoid và các bệnh ung thư liên quan.
- Chẩn đoán bệnh đa polyp u tuyến gia đình bằng phương pháp nội soi đại – trực tràng và xét nghiệm gen di truyền là cần thiết.
- FAP làm tăng nguy cơ mắc ung thư đại – trực tràng và các bệnh ung thư khác như ung thư tá tràng, ung thư tuyến tụy, ung thư tuyến giáp, ung thư não và gan.
- Phương pháp điều trị phòng ngừa ung thư bằng phẫu thuật loại bỏ toàn bộ đại tràng mang lại hiệu quả cao.
- Sau khi điều trị, người bệnh được sàng lọc và tầm soát ung thư định kỳ với các loại ung thư khác và polyp ở ống tiêu hóa trên.
- Trẻ có cha mẹ mắc bệnh FAP nên được sàng lọc phát hiện u nguyên bào gan từ khi sinh đến khi 5 tuổi.
Mời Cô Chú, Anh Chị tìm hiểu các bệnh lý khác:
Tài liệu tham khảo
- Trung Tâm Nội Soi Tiêu Hóa – Endo Clinic
- Elliot M. Livstone. Polyp đại trực tràng. 10 2017. https://www.msdmanuals.com/vi/chuyên-gia/rối-loạn-tiêu-hóa/các-khối-u-đường-tiêu-hóa/polyp-đại-trực-tràng (đã truy cập 06 29,2021).
- Hiệp hội ung thư lâm sàng Hoa Kỳ (ASCO). Familial Adenomatous Polyposis. 11 2020. https://www.cancer.net/cancer-types/familial-adenomatous-polyposis (đã truy cập 06 29,2021).
- Kory W Jaswoman, Swati G Patel và Dennis J Ahnen. “APC-Associated Polyposis Conditions” National Center for Biotechnology Information, U.S. National Library of Medicine. 02 02, 2017. https://www.ncbi.nlm.nih.gov/books/NBK1345/ (đã truy cập 06 29,2021).
- —. Familial adenomatous polyposis. https://www.mayoclinic.org/diseases-conditions/familial-adenomatous-polyposis/symptoms-causes/syc-20372443 (đã truy cập 06 29,2021).








